- Влияние диеты на кишечник
- Гимнастика
- Расчет объема жидкости для здоровых детей
- Восстанавливаются ли легкие после COVID-19 с помощью мануальной терапии?
- Первая помощь при приступе панкреатита
- Принципы диетического питания
- Особенности диеты №3 при запорах
- Запрещенные продукты
- Причины развития панкреатита
- Преимущества обращения в МЕДСИ
- Диагностика заболевания к частной медицинской клинике «Медюнион»
- Лечебный массаж при реабилитации лёгких
- Действие ягоды на кишечник
- Диарея
- Запор
- Причины нарушения цвета стула
- Признаки и симптомы запора
- Если не устранить запор и не наладить опорожнение кишечника, то имеется риск копростаза (образование каловых камней) и каловой интоксикации:
- Если диарея у ребенка
- Вредные продукты при нерегулярном стуле и запоре
- Какие продукты слабят
- 1. Растительная клетчатка.
- 2. Сахаристые вещества
- 3. Органические кислоты
- 4. Соль
- 5. Жир
- 6. Холодные блюда
- 7. Углекислая кислота (углекислый газ)
- Употребление бахчевой культуры при уже имеющихся нарушениях стула и сразу после них
- Лечение запора предусматривает достижение следующих целей:
- Лечение запоров – процесс последовательный, комплексный, индивидуальный и состоит из нескольких этапов:
- Нормализация стиля жизни включает в себя:
- Разрешенные продукты
- Диета №3: примерное меню на неделю
- Дыхательная гимнастика для восстановления легких после COVID-19
- Подготовительные упражнения
- Начальные упражнения
- Основные упражнения
- Какие напитки можно и нельзя употреблять при заболеваниях ЖКТ*?
- Людям с хроническими нарушениями в работе пищеварительной системы запрещено употреблять:
- Полезны молочные продукты, богатые бифидобактериами, в частности:
- Что есть, если у вас запор или диарея?
- Физические упражнения для лечения легких после COVID-19
- Примерный перечень упражнений
- Общие рекомендации по реабилитации легких после COVID-19
- Диета при нарушении стула и запоре
- Сколько фруктов и овощей можно больным с синдромом раздраженного кишечника
- Цельнозерновые: да или нет при синдроме раздраженного кишечника?
- Нормы и правила употребления
Влияние диеты на кишечник
Здоровая диета помогает поддерживать нормальный внутренний баланс в кишечнике. Диета № 3 при запоре направлена на улучшение и стимуляцию основных функций микрофлоры кишечника, таких как:
- синтез аминокислот и витаминов К и С, а также витаминов группы В;
- местная иммунная защита организма;
- ферментативная переработка пищевых волокон;
- нейтрализация действия токсинов;
- поддерживать секреторную активность желудочно-кишечного тракта.
Диета №3 восстанавливает функциональную активность кишечника, нормализует обменные процессы, улучшает моторику и секрецию кишечных желез. Рацион питания предотвращает брожение и газообразование, способствует выведению токсичных соединений, а также нормализует обмен жидкостей. Кровать гарантирует нормальное пищеварение и своевременное опорожнение кишечника.
Гимнастика

Для профилактики патологического состояния полезны ходьба и бег трусцой, плавание, упражнения на укрепление брюшного пресса, приседания и отжимания.
Считается, что подвижные и активные дети реже страдают от запоров. Для профилактики патологического состояния полезны ходьба и бег трусцой, плавание, упражнения на укрепление брюшного пресса, приседания и отжимания.
Если у ребенка уже есть проблемы со стулом, рекомендуется начать день с несложной утренней зарядки. Также может быть полезен массаж.
важно обратить внимание на общее изменение поведения ребенка.
Ребенка следует учить ходить в туалет примерно в одно и то же время, поощрять придерживаться распорядка дня (мотивировать и хвалить).
также важно создать в туалете благоприятную среду. Ничто не должно отвлекать ребенка от акта дефекации или пугать его в ванной.
Расчет объема жидкости для здоровых детей
Младенцы до 1 года должны выпивать не менее 100 мл воды в день.
Для здоровых детей весом от 10 до 20 кг потребность в воде рассчитывается по формуле:
100 мл (объем воды для детей до 1 года) + 50 мл на каждый кг массы тела более 10 кг.
Например, при массе 12 кг: 100 мл + 2 х 50 мл = 200 мл.
Ребенку весом 20 кг следует пить воду: 100 мл + 50 x 10 = 600 мл
Для детей с массой тела более 20 кг предлагается следующая формула расчета:
600 мл (объем воды для ребенка весом 20 кг) + 20 мл на каждый кг весом более 20 кг.
Для детей старше 3-5 лет можно использовать расчет количества воды: 30 мл / кг массы
Восстанавливаются ли легкие после COVID-19 с помощью мануальной терапии?
Мануальный терапевт использует особые приемы воздействия: сжатие, растяжение, растяжение. Реберно-позвоночные суставы становятся более подвижными, лучше работает диафрагма. В результате грудь становится более эластичной, увеличивается объем легких, улучшается отхождение мокроты, восстанавливается подача кислорода.
Первая помощь при приступе панкреатита
Чтобы уменьшить боль, можно использовать грелку, наполненную холодной водой. Его необходимо наносить на живот, то есть на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность боли, немного снять отек и воспаление.
Пациент должен соблюдать режим стационара. Это уменьшит приток крови к органу, а значит, уменьшит воспаление.
еда запрещена. Процесс пищеварения может вызвать более сильную боль, тошноту и рвоту. А диета снизит выработку ферментов, усиливающих воспалительную реакцию и боль. Вам нужно поститься 3 дня. Чистую воду можно пить без газа.
вызвать врача на обследование обязательно, даже если пациент точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может утихнуть, а затем быстро рецидивировать. В это время можно принять обезболивающее, чтобы уменьшить дискомфорт.
Принципы диетического питания
Чтобы нормализовать работу кишечника и предотвратить запоры, необходимо придерживаться правил сбалансированного питания:
- Соблюдайте режим потребления. Выпивайте не менее двух литров чистой воды в день. Пейте воду утром натощак и перед каждым приемом пищи. Жидкость помогает смягчить стул и улучшает прохождение пищевого комка по кишечнику.
- Ешьте дробно. Ешьте часто: от 4 до 6 раз в день небольшими порциями. Фракционное питание облегчает процесс переваривания пищи и не нагружает пищеварительный тракт.
- Ешьте больше клетчатки. Пищевые волокна действуют на рецепторы кишечника и усиливают перистальтику. Это способствует лучшему движению стула по кишечнику и облегчает процесс дефекации.
- Откажитесь от вредных продуктов. Исключение из рациона фаст-фуда и продуктов, содержащих консерванты, благотворно сказывается на состоянии кишечника при запорах.
В основу таблицы № 3 входят средства, обладающие слабительным действием. Они улучшают перистальтику, ускоряют выведение каловых масс. Диетический стол исключает употребление продуктов, способствующих активизации процессов разложения. К ним относятся, например, жареные продукты и продукты с высокой концентрацией эфирных масел.
Особенности диеты №3 при запорах
Меню диеты на неделю составляется с учетом баланса белков и углеводов в рационе. При этом наблюдается увеличение нормы жирности за счет включения растительных масел. Диета предполагает потребление 100-120 г жиров, 85-100 г белка, 450-500 г углеводов.
Таблица № 3 не предусматривает обязательного измельчения, измельчения пищевых продуктов. Допускается употребление вареных и запеченных блюд, а также газированной минеральной воды в умеренных количествах. Можно варить кашу на молоке, разбавленном водой в соотношении 1: 1.
Напитки и продукты, температура которых ниже 15 ° C, усиливают перистальтику, снижают выработку желудочного сока. Поэтому при запоре рекомендуется пить холодные напитки. Перед завтраком рекомендуется выпить стакан холодной воды, а на ночь — компот или кефир. Также полезно принимать 1-2 столовые ложки нерафинированного растительного масла натощак, чтобы смягчить стул. Масло покрывает кишечник и улучшает движение стула.
Можно долго соблюдать диету. При такой диете нормализуется частота и консистенция стула. Эта диета показана при запорах, вызванных несбалансированным питанием и малоподвижным образом жизни.
Запрещенные продукты
Как и другие диеты, «Таблица №3» предусматривает исключение из рациона определенных продуктов. Это включает:
- дрожжевая мука и изделия из слоеного теста;
- жирная рыба и мясо, крепкие мясные бульоны;
- редис, хрен, чеснок и другие острые овощи;
- острые соусы, горчица, перец чили;
- крепкий чай, кофе и другие напитки с кофеином;
- консервы, яичница;
- бобовые, грибы (разрешены грибные бульоны);
- бананы, кизил, черника, грецкие орехи;
- напитки с танинами: желе, какао, айва, вишня и черника.
Не рекомендуется употреблять цельное молоко, копчености, жареные и маринованные продукты. Также необходимо исключить алкогольные напитки, шоколад, макароны, бобовые. К запрещенным продуктам относятся рис, манная крупа, кремовые коржи, маргарин. Не стоит употреблять трудноперевариваемые продукты: пюре, консервы, яйца вкрутую, слизистые супы.

Причины развития панкреатита
Заболевание развивается из-за повреждения тканей поджелудочной железы. Это происходит по следующим причинам:
- злоупотребление алкоголем и табаком
- травма живота, хирургия
- бесконтрольный и длительный прием лекарств: антибиотиков, гормонов, кортикостероидов, некоторых диуретиков
- пищевое отравление, химические вещества
- генетическая предрасположенность
- неправильное питание с преобладанием острой и жирной пищи и с большими перерывами между приемами пищи
Преимущества обращения в МЕДСИ
- Помощь опытных врачей. С пациентами работают колопроктологи, гастроэнтерологи и детские психологи. Они точно знают, как лечить запор у ребенка в соответствии с причинами, которые его спровоцировали
- Возможность диагностики. В клинике можно провести комплексные обследования. Они позволяют выявить причины патологии, узнать, как и чем возникает запор у ребенка, и в кратчайшие сроки помочь ему
- Комплексный подход к решению проблемы. Врачи рекомендуют не только диету и упражнения. При необходимости специалисты назначают слабительные, спазмолитические и средства, стимулирующие опорожнение стула (клизмы и свечи). Все препараты подбираются индивидуально
- Профилактика осложнений. Чтобы предотвратить нежелательные последствия запора, обязательно регулярно проводите осмотры у колопроктолога
- Удобство посещения поликлиник. Оказываем своевременные консультации без очереди в удобное для пациентов время
Чтобы записаться на прием, просто позвоните по телефону 8 (495) 7-800-500. Наш специалист ответит на все вопросы и подскажет, когда лучше всего обратиться к врачу. Также возможна регистрация через приложение SmartMed.
Звоните сейчас 7 800 500 (495) Оставьте заявку Номер телефона * Заказать звонок Вам придет автоматический обратный звонок, дождитесь ответа оператора. * Нажимая на кнопку «Заказать звонок», вы даете согласие на обработку ваших персональных данных ООО «Группа компаний« МЕДСИ »Политика обработки персональных данных Согласие на обработку персональных данных Назначить встречу Выберите время
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание несложно, так как первые признаки говорят сами за себя. Однако чтобы назначить адекватное лечение, необходимо обязательно определить форму заболевания. Для этого врач проводит лапароскопию — метод, позволяющий осмотреть брюшную полость изнутри специальным инструментом.
При подозрении на острый панкреатит проводятся лабораторные исследования:
- Общий анализ крови
- Химия крови
- Анализ мочи
- Анализ стула
- УЗИ, МРТ или рентген брюшной полости
- Компьютерная томография по показаниям
При хронической форме проводятся такие же исследования, однако анализы лучше проводить в период обострения болезни.
Лечебный массаж при реабилитации лёгких
Лечебный массаж, проводимый специалистом, улучшает кровообращение в легких, устраняет застойные явления, ускоряет обмен веществ и способствует быстрому восстановлению легких. Кроме того, снимает мышечное и нервное напряжение, помогает справиться с усталостью, улучшает настроение и работоспособность. Хороший эффект дает ударный массаж.
Действие ягоды на кишечник
Продукт, который был выращен с нарушением технологии или хранился в неподходящих условиях, может ослабнуть или окрепнуть. Проблемы со здоровьем также являются причиной расстройства. Поэтому злоупотреблять ягодой не рекомендуется, особенно при наличии заболеваний пищеварительной системы, почек, щитовидной железы.
Диарея
Жидкий стул более 3 раз в день — это ненормально. При таком состоянии развивается обезвоживание. Поэтому, если после нескольких кусочков продукта возникнет такая реакция, рекомендуется обследовать органы пищеварительной системы, щитовидную железу. Диарея может быть признаком воспалительного заболевания кишечника.

Диарея может быть вызвана:
- наличие в мякоти большого количества нитратов;
- несоблюдение правил консервации продукции;
- содержание патогенной микрофлоры, попавшей при срезании или повреждении поверхности;
- проблемы с желудочно-кишечным трактом;
- отравление;
- непереносимость продукта.
Не используйте арбуз при диарее. Чрезмерная нагрузка на желудок и почки может привести к ухудшению самочувствия. При длительной диарее (более двух дней) рекомендуется проконсультироваться с врачом.
Запор
Людей с нарушениями стула часто беспокоит, может ли быть запор от арбуза и вызовет ли употребление ягод обратный эффект. В редких случаях эти проблемы могут наблюдаться у новорожденных. Поэтому мамам стоит придерживаться кормящей диеты и ограничиться употреблением сочного продукта.
При регулярном нарушении опорожнения кишечника можно использовать народные рецепты. Арбуз при запоре позволяет мягко очистить организм от естественно скопившихся фекалий. Для лечения непроходимости достаточно съесть 2 кг мякоти в течение дня или выпить натощак 1 стакан арбузного сока. При длительных нарушениях соблюдается пятидневная диета.

Причины нарушения цвета стула
При несоблюдении правил употребления сочных ягод стул может почернеть. Необычный оттенок появляется после сочетания продукта с кисломолочными продуктами и черносливом. Если после арбуза понос покраснел, следует обратиться к гастроэнтерологу. Это явление может быть симптомом острого гастрита. Кроме того, возникают боли и спазмы в животе, тошнота, сильная изжога после еды.
Признаки и симптомы запора
- боль в животе, часто распирающая, боль, иногда колики
- припухлость
- изменить форму и консистенцию стула
- чрезмерное метеоризм
- неприятный запах газа и фекалий
- может быть боль при дефекации
- напряжение при дефекации
- в стуле может быть кровь — на поверхности стула или в виде следов на салфетке (указывает на трещину заднего прохода)
Если не устранить запор и не наладить опорожнение кишечника, то имеется риск копростаза (образование каловых камней) и каловой интоксикации:
- потеря аппетита
- недостаток энергии
- общее недомогание
- депрессия, раздражительность
- тошнота
- кожные симптомы — сухость, сыпь, шелушение
- недержание кала, пятна от стула
- задержка мочи и недержание мочи из-за чрезмерного давления кишечника на мочевой пузырь
- кровотечение из трещин, геморрой
Если диарея у ребенка
Арбуз содержит натуральную сахарозу, богат клетчаткой и каротином. Таким образом, ягода улучшает работу кишечника, выводит накопленные токсины, укрепляет нервную и иммунную системы. Детям с избыточным весом или водно-солевым балансом, особенно в подростковом возрасте, рекомендуется употреблять до 2 кг мякоти в день.
Во избежание отравлений и несварения желудка не рекомендуется давать арбуз детям в возрасте до 11-12 месяцев. Из года в год можно постепенно вводить в рацион новый продукт. Для контроля наличия аллергической реакции его вводят постепенно, начиная с 50 г. От 3 до 5 лет достаточно 1 штуки, которую следует очистить от всех, даже мелких костей. Если диарея все же возникает после арбуза, следует дать малышу «Смекту», а в случае повторной диареи обратиться к педиатру.

покупать сладкие ягоды ребенку лучше не ранее июля. Чтобы не покупать продукт, богатый нитратами, рекомендуется выращивать урожай самостоятельно. Так что уже в августе можно будет собрать первый урожай.
Важно! Кормящим матерям лучше не есть арбуз в течение первых 3 месяцев после родов, так как он может вызвать у малышей запор или диатез.
Вредные продукты при нерегулярном стуле и запоре
Нельзя употреблять в пищу продукты, обладающие укрепляющим действием и усугубляющие ситуацию. Также нежелательны продукты, вызывающие метеоризм, вздутие живота, брожение и в целом раздражающие кишечник.

Какие продукты слабят
Диета при запоре, в первую очередь, предполагает включение в рацион продуктов, обладающих слабительным действием: именно они способствуют регулярному опорожнению кишечника2.
Пищевые ингредиенты, облегчающие стул
1. Растительная клетчатка.
Он практически не переваривается в кишечнике, при этом растворяет кал, увеличивая их объем, механически стимулируя двигательную активность толстой кишки, тем самым ускоряя и облегчая дефекацию2.
Кроме того, грубые растительные волокна являются пробиотиками: они служат источником питания «полезной» микрофлоры кишечника (бифидобактерии и лактобациллы) и способствуют ее улучшению3. Поскольку состав кишечной микрофлоры влияет на перистальтику кишечника5, увеличение процентного содержания клетчатки в рационе может помочь облегчить запор.
«Слабительные» продукты с большим содержанием грубой клетчатки2,3
- Овощи и фрукты в сыром, вареном и запеченном виде. Из зелени, зелени и капусты особенно полезны огурцы, морковь и свекла, кабачки, кабачки и лук, из фруктов — яблоки, груши, сливы и бананы.
- Хлеб и другие продукты из непросеянной муки, то есть из неочищенных семян злаков. Именно в оболочке крупы содержится клетчатка.
- «Грубая» рассыпчатая каша из перловой крупы и гречки, овса (не путать с овсянкой), «пшена», булгура, киноа и т.д.
- Мясо, содержащее соединительнотканные волокна и кожу. Соединительная ткань животных, конечно же, не относится к растительным волокнам, но она также трудно переваривается.
- Сухофрукты: чернослив и курага.

Важно! Следует учитывать, что грубая клетчатка противопоказана при острых воспалительных процессах в желудке и кишечнике, а также при спастических запорах с повышенной перистальтикой кишечника 2.3. Поэтому при рецидивирующих нарушениях стула необходима консультация врача.
2. Сахаристые вещества
Также сладкие вещества и продукты, которые их содержат (свекольный и тростниковый сахар, мед, цельное молоко, джемы, сладкие фрукты и соки, полученные из них) обладают слабительным действием2. Углеводы в их составе из-за их высокой молекулярной массы притягивают большое количество жидкости в кишечнике2,3. Кроме того, под воздействием микрофлоры кишечника они подвергаются ферментации, продукты которой усиливают секрецию воды в просвете кишечника. За счет этого стул становится более влажным и мягким2,3. Злоупотреблять сладостями, конечно, не стоит, но и отказываться от них не стоит, учитывая благотворное влияние на работу желудочно-кишечного тракта.
3. Органические кислоты
Органические кислоты увеличивают секрецию жидкости в кишечнике, повышают содержание влаги в стуле и улучшают перистальтику2,3.
Какие «кислые» продукты становятся слабее?
Во-первых, это 3:
- кефир и не свежий, а однодневный-двухдневный, содержащий достаточное количество молочной кислоты, простокваша, пахта, сыворотка, кумыс и другие нежирные кисломолочные продукты;
- кислые фруктовые и овощные соки (томатный, ревень);
- морсы 2.
Важно! Употребление в пищу продуктов, содержащих органические кислоты, может привести к повышению кислотности желудочного сока, что опасно при гиперацидном гастрите (с повышенной кислотностью), язве желудка и двенадцатиперстной кишки.
4. Соль
Селедка, соленые овощи, мясные консервы и икра содержат большое количество хлорида натрия и других солей. Соль притягивает жидкости в кишечнике и способствует разжижению его содержимого1,2.
К продуктам, содержащим соль, относятся минеральные воды с высоким содержанием соли: например, гидрокарбонатно-сульфатные воды, содержащие до 8 г неорганических веществ на 1 литр1.
5. Жир

Многие продукты содержат жиры, которые облегчают движение и дефекацию стула.
К жирным «слабительным» продуктам относятся:
- масло, сливки, сметана жирностью 27% и более;
- растительные масла: подсолнечное, оливковое, кукурузное, рапсовое;
- рыбий жир и голубая рыба;
- сало, свинина жирная, баранина и другие виды мяса;
- майонез, жирные соусы и подливки 2.3.
6. Холодные блюда
Раздражение «холодных» терморецепторов полости рта приводит к рефлекторному сокращению мышц желудочно-кишечного тракта и усилению перистальтики2.
Аналогично «работают»:
- холодные напитки,
- холодные супы (свекла и окрошка),
- мороженое и другие холодные десерты.
7. Углекислая кислота (углекислый газ)
Природная газированная и минеральная вода, кумыс содержит углекислоту. В связанном состоянии он быстро распадается на воду и углекислый газ, образуя многочисленные пузырьки, которые стимулируют перистальтику, стимулируя рецепторы и увеличивая объем кишечного содержимого2. С осторожностью требует употребление «соды» при воспалительных заболеваниях желудка и кишечника2.
Важно!
- Диетическая терапия при запоре предполагает не только выбор «слабительных» продуктов, но и употребление достаточного количества жидкости (2-2,5 литра в сутки) 3.
- Рацион должен быть сбалансированным по составу и калорийности 2.
- Прием пищи частый, не менее 4 раз в день2, при этом завтрак должен быть более плотным, чем другие приемы пищи2,3.
- Утром натощак полезно выпивать стакан чистой пресной или минеральной воды, свежевыжатый фруктовый и овощной сок.
- В качестве второго завтрака нужно перед сном съесть свежие фрукты и овощи: кефир, йогурт или другой нежирный кисломолочный напиток.
- При запорах, связанных с малоподвижным образом жизни, рекомендуется лечебная гимнастика, плавание, массаж и самомассаж передней брюшной стенки.
Употребление бахчевой культуры при уже имеющихся нарушениях стула и сразу после них
Многих любителей летних ягод интересует, можно ли есть арбуз после затяжного поноса. Этот продукт, как и любые свежие фрукты и овощи, считается противопоказанием на время лечения. Это может еще больше ослабить и замедлить процесс восстановления организма. При недомогании пациенту назначают специальную диету на основе вареных каш, киселя, морсов. Лечебное питание не должно отягощать желудок и почки, поэтому можно есть только вареные яблоки.

Если человек только что перенес отравление, ему следует несколько недель соблюдать диету и постепенно вводить в рацион привычные продукты. Арбуз при поносе едят в последнюю очередь, особенно если он стал причиной интоксикации.
Арбуз при запоре можно только после консультации с врачом. Ягода способна мягко очистить кишечник, восстановить нормальный стул. Самолечение может привести к противоположной проблеме: диарее и обезвоживанию.
Спелый натуральный арбуз не вызывает диареи или запора. При появлении неприятных симптомов продукт может содержать большое количество нитратов и консервантов. Поэтому в случае нарушения следует немедленно принимать сорбенты и следить за общим состоянием. Если у вас нарушение стула у детей или беременных, вам понадобится помощь врача.
Лечение запора предусматривает достижение следующих целей:
1. Нормализация консистенции стула (стул мягкий и безболезненный)
2. Регулярность дефекации (предотвращение повторного скопления стула)
Лечение запоров – процесс последовательный, комплексный, индивидуальный и состоит из нескольких этапов:
- образование детей и родителей
- коррекция питания и диеты
- устранение имеющегося копростаза препаратами
- поддерживающая терапия
необходимо исключить факторы, провоцирующие и способствующие запору (нормализация двигательного и пищевого режима, отмена препаратов, способных вызвать запор, выявление пищевого аллергена, исключение или подтверждение нервно-мышечного заболевания, целиакии и др.).

Нормализация стиля жизни включает в себя:
- выработка условного рефлекса
- активный образ жизни
- гимнастика
- обучение навыкам легкого массажа живота
- для маленьких детей — лечь на живот, согнув ноги в сторону живота.
Обучение — это первый шаг в лечении функционального запора. Следует помнить, что эпизоды обострения и энкопреза (недержания кала) не являются произвольными и не должны возлагаться на ребенка, который уже может быть напуган и дезориентирован. В некоторых случаях, когда внутрисемейная ситуация сложная, может потребоваться помощь семейного психолога.
важно понимать, что лечение функционального запора может быть длительным, основанным на доверии врачу, на сотрудничестве и требует терпения. Разрешенные детям современные слабительные средства не делают кишечник «ленивым», не вызывают «привыкания», попадают в кровоток в минимальных количествах или совсем не всасываются, безопасны при длительном приеме.
Для исправления поведения ребенка с запором необходимо разработать режим посещения туалета, чтобы добиться регулярного опорожнения кишечника. Дефекация всегда должна быть в одно и то же время. Позыв к дефекации основан на гастроцекальном рефлексе, который возникает утром через 1 час после еды. Ребенку с запором необходимо провести в ванной 3-10 минут (в зависимости от возраста). Необходимо после каждого приема пищи укладывать ребенка на горшок или предлагать сходить в туалет.
Обязательным условием для эффективной эвакуации является обеспечение хорошей опоры для ног (низкая скамейка, на которой ребенок может опереться ногами), что способствует увеличению внутрибрюшного давления.
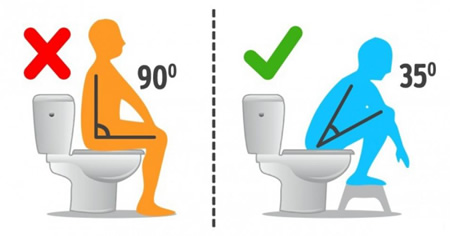
Если дефекация не удалась, ребенка нельзя наказывать, и наоборот. Ежедневную частоту испражнений можно записывать в дневник, который можно просматривать во время обычных посещений врача.
Лечение запора следует начинать с изменения образа жизни, включая корректировку диеты, режима питания и физической активности.
Разрешенные продукты
Диета № 3 при запоре направлена на увеличение доли продуктов, улучшающих моторику толстого кишечника, а именно:
- содержащие в большом количестве органические кислоты: квашеная капуста, цитрусовые, морсы из кислых ягод и фруктов, кисломолочные напитки;
- с высоким содержанием растительной клетчатки: орехи, отруби, крупы, грубый хлеб, сырые овощи (шпинат, капуста, редис, морковь и т д.);
- холодные и сладкие первые блюда: окрошка, свекла, мороженое;
- нежирное мясо: телятина, кролик, индейка, говядина;
- нежирная рыба: хек, треска и любая рыба;
- компоты, некрепкий чай, цикорий, отвар шиповника, натуральные соки.
Диета включает включение в рацион продуктов, обладающих слабительным действием, а также стимулирующих перистальтику кишечника, таких как мед, виноград, сладкие яблоки, персики, кабачки, финики. Употребление в пищу продуктов, которые набухают в пищеварительном тракте и способствуют опорожнению кишечника, может помочь смягчить стул.
Пищевые волокна, содержащиеся в злаках, овощах и фруктах, не перевариваются. Они поглощают токсины и другие вредные вещества, активируют перистальтику. Органические кислоты подавляют рост патогенной микрофлоры, повышают сократимость мышц кишечника и нормализуют стул.
Диета № 3 предполагает употребление свеклы, огурцов, помидоров, кабачков, цветной капусты, брокколи. При запорах разрешается добавлять в рацион зеленый горошек и белокочанную капусту. В пяти- или семидневное меню желательно включить свежий творог, сметану и кисломолочные напитки: йогурт, кумыс, кисломолочную или питьевой йогурт.
Если у вас проблемы с опорожнением кишечника, нужно есть больше ягод и фруктов, содержащих растительную клетчатку и сахар. Например, нектарины, абрикосы, сливы, дыни, арбузы. Разрешено употреблять сладкие сыры, омлет, сливки. Из сладостей лучше выбирать зефир, варенье, кисель, зефир.
В пищу можно и нужно добавлять петрушку, укроп, кинзу и другие овощи. Еда должна быть приготовлена на овощах или сливочном масле. Таблица № 3 довольно разнообразна.

Диета №3: примерное меню на неделю
Понедельник
Завтрак: омлет на пару, фруктовый салат, отвар шиповника.
Обед: Постный борщ с ржаными гренками.
Полдник: яблочный сок, сухарики.
Ужин: отварная гречка с куриной грудкой, салат с помидорами и зеленью.
Полдник: чернослив, натуральный йогурт.
Вторник
Завтрак: запеканка из рикотты, цикория со сливками.
Обед: свекольный суп, рыба на пару, тушеные овощи, чай.
Полдник: чай с зефиром, яблоком.
Ужин: запеканка с мясом и цветной капустой.
Полдник: стакан кефира.
Среда
Завтрак: два вареных яйца,
Обед: Вегетарианский суп из капусты со сметаной, отварная говядина, салат из свеклы.
Полдник: салат из водорослей, некрепкий чай.
Ужин: винегрет, запеченная треска с овощами.
Полдник: виноград, зефир.
Четверг
Завтрак: тыквенная запеканка, бисквит, чай.
Обед: суп из цветной капусты, состоящий из сухофруктов.
Полдник: пудинг из рикотты с изюмом.
Ужин: кабачки, фаршированные говядиной, салат из моркови.
Полдник: морковный напиток с медом, сливы.
Пятница
Завтрак: овсяные хлопья на воде, постное печенье, цикорий со сливками.
Обед: ботвиния, курица отварная с гречкой, томатный сок.
Полдник: сок, ржаные гренки.
Ужин: котлеты из кролика, салат из помидоров и овощей.
Полдник: овсяное печенье, вишня.
В субботу
Завтрак: оладьи из кабачков, зеленый чай.
Обед: суп на грибном бульоне, сухарики.
Полдник: свежие фрукты.
Ужин: овощная запеканка, отварная телятина, салат из капусты.
Полдник: курага, варенье, ряженка.
Воскресенье
Завтрак: пшеничная каша, компот.
Обед: окрошка, салат из свеклы и моркови, сок.
Полдник: салат из капусты и моркови.
Ужин: гречка с мясным гуляшем, паштет из свеклы с маслом.
Полдник: курага, яблочный сок, нежирный йогурт.
Дыхательная гимнастика для восстановления легких после COVID-19
Дыхательные упражнения стимулируют кровообращение, тренируют дыхательные мышцы, повышают эластичность легочной ткани и улучшают отток бронхов. Выполнять гимнастику необходимо в чистом и проветриваемом помещении. Начните с 30 секунд, постепенно увеличивайте до четверти часа. Следует избегать чрезмерной работы. Если вы почувствуете головокружение, сделайте перерыв.
Подготовительные упражнения
- В положении лежа на спине сделайте медленный вдох через 3-4 секунды, затем такой же медленный выдох через 5-6 секунд.
- Диафрагмальное дыхание, когда живот при вдохе «надувается.
- Медленно вдохните воздух, медленно выдохните через трубку в стакан с водой, отдохните. Повторить 2-3 раза, постепенно довести до 10 раз.
Начальные упражнения
- Сядьте на стул, прижмите спину к спинке стула, опустите руки. На вдохе осторожно поднимите руки вперед, а затем вверх. На выдохе вернитесь в исходное положение.
- То же упражнение, только руки разведите в стороны.
- Встаньте, положите пальцы на плечи. На вдохе медленно разведите руки в стороны. Выдыхая через рот, вернитесь в исходное положение.
Основные упражнения
Гимнастика Стрельниковой А.Н доказала свою эффективность и самостоятельно ее освоить сложно. Движения должен показывать человек, владеющий техникой. Вместо этого дыхательного упражнения врач может порекомендовать другое.
Какие напитки можно и нельзя употреблять при заболеваниях ЖКТ*?
Людям с хроническими нарушениями в работе пищеварительной системы запрещено употреблять:
- алкоголь;
- кофе;
- мягкая газированная вода;
- кислые соки.
Полезны молочные продукты, богатые бифидобактериами, в частности:
- кисломолочная вареная;
- простокваша;
- нежирный кефир;
- домашний йогурт 3.
Ограничения в питании могут различаться в зависимости от диагностированного заболевания. Диета играет первостепенную роль во многих отношениях, но не всегда может быть единственным способом помочь организму. В некоторых случаях может потребоваться пожизненный курс лечения или лекарства. Поскольку желудочно-кишечный тракт — это слаженная система из нескольких органов, нарушение в одном из них может спровоцировать нарушение в другом. Так, например, сбой в работе желчевыводящей системы может сказаться на качестве пищеварения. Это связано с тем, что желчь запускает каскад реакций, необходимых для выработки пищеварительных ферментов. Эти ферменты секретируются поджелудочной железой и выделяются в кишечнике, чтобы помочь переваривать пищу. Если желчь поступает с перебоями, это может означать нехватку ферментов. В результате организм может не получать необходимые вещества с пищей и испытывать тяжесть после еды, вздутие живота, метеоризм, а иногда и диарею.

Другой яркий пример — панкреатит, заболевание самой поджелудочной железы. В этом случае орган начинает вырабатывать меньше ферментов, чем необходимо, что также влияет на качество пищеварения.
Что есть, если у вас запор или диарея?
У многих людей с СРК пищеварение постоянно находится в крайне тяжелом состоянии: пациенты страдают диареей или запором.
Людям, страдающим запорами, следует придерживаться диеты с высоким содержанием клетчатки. Пищевые волокна ускоряют процесс пищеварения за счет набухания кишечника. Это позволяет пищевой массе быстрее проходить через кишечник.
Также можно попробовать народное средство — шелуху подорожника. Для этого шелуху подорожника смешивают в большом стакане воды и пьют. Оболочка подорожника может поглощать жидкость, в 10 раз превышающую ее собственный вес, и, таким образом, помогает регулировать работу кишечника.

Шелуха семян подорожника
Диета с высоким содержанием клетчатки также помогает при диарее, поскольку регулирует стул. Однако это не универсальный совет. В случае диареи пищеварение уже значительно ускоряется, поэтому пациенту сначала следует проверить, действительно ли ему подходит диета с высоким содержанием клетчатки.
К продуктам, богатым клетчаткой, относятся:
- фрукты — бананы, малина;
- овощи — морковь, пастернак;
- крупы, особенно цельнозерновые — хлеб из непросеянной муки, овсянка;
- грецкие орехи — фундук, миндаль.
Если у вас диарея, бананы — лучший способ облегчить симптомы. Пектин в этих фруктах связывает воду и, таким образом, действует против диареи.
Физические упражнения для лечения легких после COVID-19
Лечебная физкультура укрепляет ослабленные болезнью мышцы, стимулирует кровообращение и нормализует работу нервной системы. Гимнастика выполняется после тренировки дыхания, в медленном темпе. Рядом нужно поставить стул, за спину заложить руку, чтобы проверить равновесие. Первая часть каждого упражнения выполняется на вдохе, вторая — на выдохе.
Примерный перечень упражнений
- Встаньте на цыпочки, встаньте на всю ступню.
- Согнуть колено, приподнять, опустить. Итак — второй этап.
- Верните ногу, положите обратно. То же и со второй ногой.
- Круговые движения плечами вперед, затем назад.
- Верните правую руку назад, вернитесь в исходное положение, затем левую.
- Положите руки на пояс. Поверните корпус вправо, затем влево.
- Наклонитесь вперед на 20-30 градусов, выпрямите.
- Наклонитесь вправо, выпрямите, затем влево.
Общие рекомендации по реабилитации легких после COVID-19
- Соблюдение режима дня, восемь часов полноценного сна
- Умеренные физические нагрузки (10 000 шагов в день — прогулки по парку, лесу в сухую и теплую погоду). Лучше всего оставаться дома в холодный, ветреный или дождливый день. На прогулку оденьтесь по погоде, обувь должна быть удобной.
- Дыхательные упражнения
- Ежедневная уборка с использованием воды и вентиляции в помещении.
- Отказ от посещения бань, саун. Не принимайте горячие ванны.
- Запрет на алкоголь и курение.
Диета при нарушении стула и запоре
Раньше при запоре диетический стол No. 3 по Певзнеру. Эта диета специально разработана для решения проблем со стулом. Основные особенности диеты № 3 — разделенное питание 5-6 раз в день, потребление большого количества воды, овощей и фруктов, минимальное количество соли, общее количество калорий в день ~ 3000 калорий5. Теперь диеты Певзнера ушли в прошлое, и основное внимание в диетах при запоре уделяется пищевым волокнам, основными источниками которых являются орехи, бобовые (соя, чечевица, нут, фасоль) и цельнозерновые продукты (рис, хлеб, макаронные изделия, мука, овес и др.). Кроме того, фрукты и овощи являются естественными источниками пищевых волокон.
Примерное меню диеты при запоре на неделю:

Понедельник
- Завтрак: некрепкий чай и творожное суфле.
- Обед: салат из яблок и капусты с оливковым или подсолнечным маслом.
- Обед — классический суп на нежирном отварном бульоне с тушеной тыквой на гарнир.
- Полдник — отварная свекла с маслом.
- Ужин: овощная котлета, котлеты с нежирной сметаной и некрепкий чай с сахаром.
- Перед сном — простокваша.
Вторник
- Завтрак: овсянка на воде и некрепкий чай.
- Обед: салат из яблок и моркови со сметаной.
- Обед — свекольный суп, овощное рагу с нежирным мясом и компот из сухофруктов.
- Полдник — отварная свекла с маслом.
- Ужин: котлеты со сметаной, тушеная морковь, выпечка с творогом и чай без сахара.
- Перед сном — кефир.
Среда
- Завтрак: пюре с тушеной рыбой и сладкий чай.
- Обед: нежирный творог.
- Обед: куриный суп с лапшой, отварная курица с цветной капустой или брокколи, яблочный салат.
- Полдник — сливы.
- Ужин: котлеты из тушеной свеклы и моркови.
- Перед сном — кефир.
Четверг
- Завтрак: пшенная или овсяная каша с яблоками, салат из свежих овощей и сладкий чай.
- Обед — различные фрукты (кроме бананов и хурмы).
- Обед: Мясной рулет с тушеной капустой и яблочным пюре.
- Полдник — тертая морковь с маслом.
- Ужин: оладьи с мясом и выпечка со сливами.
- Перед сном — ряженка.
Пятница
- Завтрак: омлет на пару с горошком, овощной салат и чай.
- Обед — яблоко.
- Обед: суп с овощами и перловкой, голубцы со сметаной и компотом.
- Полдник — нежирный творог.
- Ужин: тушеная рыба с овощами и сладкий чай.
- Перед сном — кефир.
В субботу
- Завтрак: тертая свекла с маслом, творожный пудинг, чай.
- Обед — овощной салат.
- Обед — борщ на легком бульоне с отварным мясом.
- Полдник — сухофрукты.
- Ужин: мясные котлеты с тушеной морковью.
- Перед сном — кефир.
Воскресенье
Сколько фруктов и овощей можно больным с синдромом раздраженного кишечника
Фрукты и овощи важны для сбалансированного питания, но с сырой пищей кишечнику труднее справиться. Поэтому людям, страдающим метеоризмом, следует есть меньше сырых овощей и салата и отдавать предпочтение вареным. Норма — две порции свежих фруктов в день.
Цельнозерновые: да или нет при синдроме раздраженного кишечника?
Цельнозерновые продукты — это длинноцепочечные углеводы, и их следует употреблять в больших количествах. Но, в частности, крупное зерно создает ненужную нагрузку на кишечник. Поэтому при лечении синдрома раздраженного кишечника важно употреблять цельнозерновую муку и не есть хлеб или мюсли с крупными зернами.
Нормы и правила употребления
Арбуз считается полезной ягодой, способной выводить из организма токсины и яды, снижать уровень холестерина и улучшать работу почек. Но при неправильном употреблении и сочетании сладкой кашицы с тяжелой пищей может возникнуть недуг. Поэтому диетологи рекомендуют придерживаться следующих правил:
- Перед использованием поверхность тщательно промывают теплой мыльной водой.
- Употребление мякоти вместе с костями может вызвать раздражение. Особенно часто большое количество твердых семян вызывает запоры от арбуза у маленьких детей.
- Во избежание диареи продукт нельзя смешивать с молоком или кисломолочными продуктами. Если вы сразу съедите арбуз, дыню, абрикосы, сливы и другие фрукты, вы можете вызвать тяжелый желудок и раздражение стула.

- Нельзя пить кофейную ягоду, так как оба продукта обладают мочегонным действием.
- Кушать ягоду можно только после основного приема пищи. Если есть натощак, арбуз может вызвать диарею.
- Не храните нарезанный продукт в холодильнике более 10 часов.
В день арбуза можно съесть 500 г или 5 штук. Если на ягоде построено диетическое питание, то нормы увеличиваются до 1,5 кг. Когда вы едите слишком много, возникает тяжесть в желудке. Если съесть арбуз перед сном, то ночью вас будет беспокоить усиление позывов к мочеиспусканию, а утром появится отек лица.
